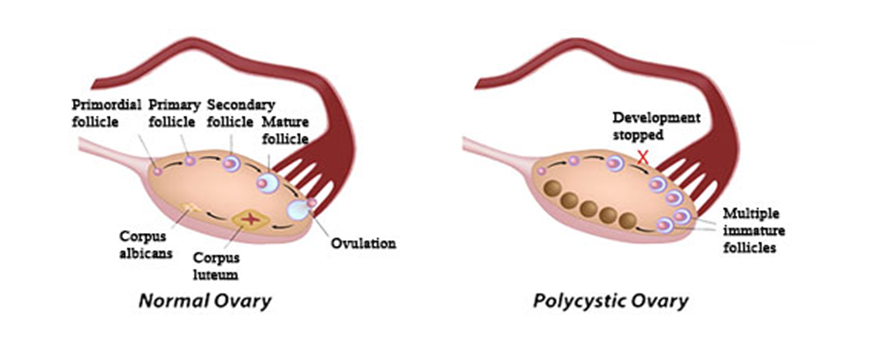
СПКЯ — это эндокринное расстройство, которое возникает под действием как наследственных факторов (в большинстве случаев), так и под воздействием факторов внешней среды.
Под воздействием наследственных факторов, или факторов внешней среды, в организме женщины активизируются патологически изменённые гены, что приводит к изменению выработки лютеинизирующего гормона (ЛГ), который секретируется в одном из отделов головного мозга, в гипофизе, иинсулина, который секретируется поджелудочной железой.
Из-за изменения выработки ЛГ, изменяется соотношение ЛГ/ФСГ (фолликулостимулирующий гормон, вырабатывается также в гипофизе), которое приводит к нарушению выработки гормонов в яичниках. Соотношение ЛГ/ФСГ при СПКЯ обычно выше нормы (нормальное соотношение < 2).
Помимо изменения соотношения ЛГ/ФСГ, наблюдается абсолютная или относительная гиперинсулинемия (повышение уровня инсулина в крови), которая является следствием уменьшения чувствительности тканей к инсулину (инсулинрезистентность). При этом наблюдается патологическое изменение чувствительности яичников к инсулину.
У пациенток с СПКЯ инсулинрезистентность встречается в 2-3 раза чаще, чем в популяции (40-70%), при чём как у женщин с ожирением, так с нормальной массой тела.
Под влиянием вышеописанных изменений яичники начинают избыточно вырабатывать мужские половые гормоны — андрогены. В результате повышенной выработки яичниками мужских половых гормонов, возрастает их количество в крови, возникает гиперандрогения. Повышенное количество мужских половых гормонов в крови, подавляет процесс развития и созревания фолликулов, формирование полноценной яйцеклетки и овуляции. При отсутствии овуляции — нарушается менструальный цикл, и как следствие — возникает бесплодие.
КАКИЕ ЖАЛОБЫ МОГУТ БЫТЬ ПРИ СПКЯ?
Данное заболевание можно заподозрить у пациенток, которые обращаются к гинекологу чаще всего с какой — то одной из нижеперечисленных жалоб (или с их сочетанием):
- Бесплодие.
- Нарушение менструального цикла: редкие менструации, длительное отсутствие менструаций.
- Повышенный рост волос на теле (гирстутизм), угревые высыпания на лице (акне), повышенная жирность кожи.
КАК УСТАНОВИТЬ ДИАГНОЗ?
Диагностика СПКЯ основывается на критериях, разработанных в 2003 году Консенсусом европейских экспертов в Роттердаме. Наличие хотя бы 2-ух групп из перечисленных ниже симптомов, даёт основание предположить наличие СПКЯ.
- Клинические и/или биохимические признаки избыточной активности или повышенной продукции андрогенов.
- Олиго- или ановуляция.
- Поликистозные яичники по данным УЗИ органов малого таза.
Ниже более подробно остановимся на диагностике каждой группы симптомов.
1. Клинические и/или биохимические признаки избыточной активности или повышенной продукции андрогенов.
— Клинические признаки избыточной активности или продукции андрогенов.
Для определения избыточной активности андрогенов проводится оценка избыточного роста волос на теле (гирсутизм). Для этого разработана специальная шкала Ферримана-Галлвея, с помощью которой определяют плотность распределения волос на восьми участках тела с подсчётом общей суммы баллов.
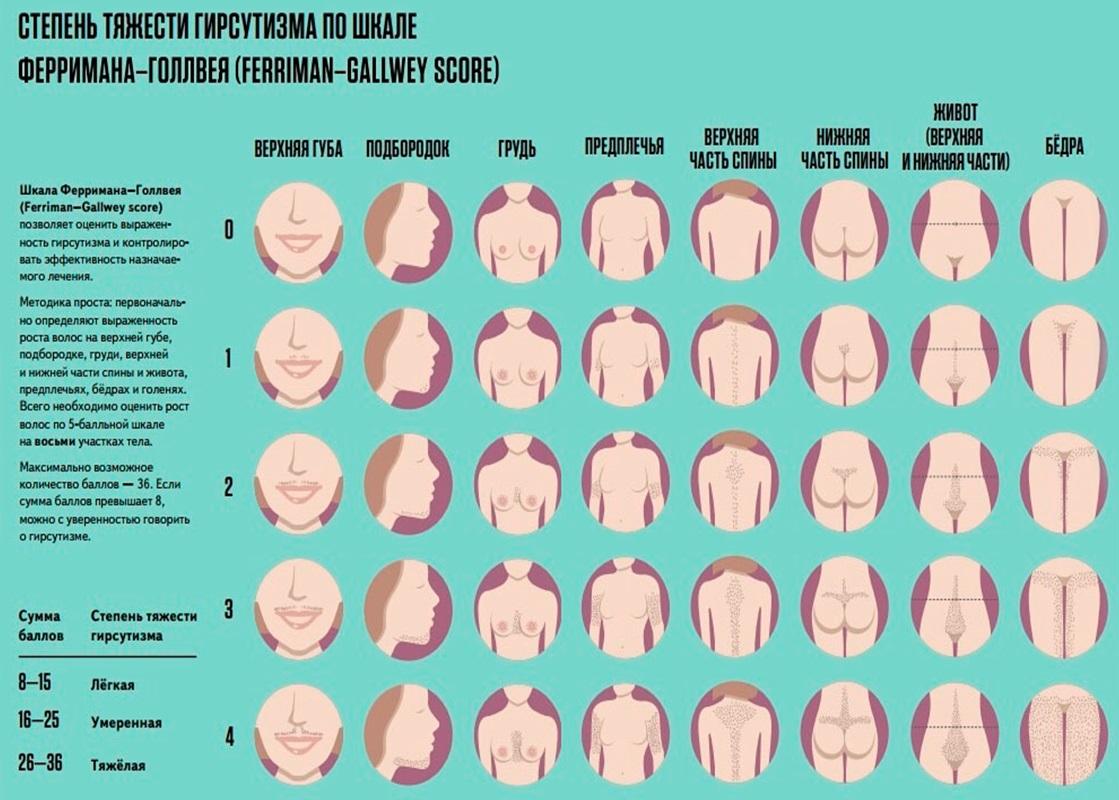
Распространенность гирсутизма при СПКЯ достигает 75%.
— Биохимические признаки повышенной продукции андрогенов.
Диагностическое значение имеет определение в сыворотке крови содержания общего тестостерона, уровень которого повышается при СПКЯ.Общий тестостерон состоит из: свободного тестостерона (1-4%) и связанного с белком (глобулином, связывающий половые гормоны (ГСПС)). Определение уровня общего тестостерона и ГСПС даёт возможность рассчитать индекс свободных андрогенов, который позволяет более точно судить о наличии гиперандрогении.
Уровень свободного тестостерона рассматривают как наиболее полезный показатель для обнаружения гиперандрогении при СПКЯ. Он позволяет оценить избыток андрогенов, который возможен даже при нормальных значениях общего тестостерона — если, например, у пациентки угнетена выработка ГСПС в печени. Однако свободный тестостерон целесообразно определять в тех случаях, когда симптоматика не соответствует полученному значению общего тестостерона (из-за трудности лабораторной диагностики).
Дегидроэпиандростеронсульфат (ДЭАС) служит вспомогательным маркером. Он является более подходящим маркером выработки андрогенов в надпочечниках, также как и 17-ОН прогестерон (17-ОПР).
Следует отметить, что тяжесть гирсутизма далеко не всегда соответствует степени повышения уровня андрогенов, регистрируемого лабораторией. Несоответствие между уровнем андрогенов и степенью избыточного роста волос отражает разную индивидуальную чувствительность волосяных фолликулов к тестостерону.
2. Олиго- или ановуляция.
Критериями диагностики овуляторной дисфункции яичников являются нарушения менструального цикла (НМЦ): продолжительность цикла становится менее 21 дня, или более 35 дней.
НМЦ встречаются в среднем у 75-85% пациенток с СПКЯ.
3. Поликистозные яичники по данным УЗИ органов малого таза.
Визуализация при УЗИ более 25 фолликулов диаметром 2-9 мм как минимум в одном яичнике и/или объём хотя бы одного яичника более 10 см3.
Увеличение объема яичника считается более надежным критерием диагностики СПКЯ, чем количество фолликулов.
Предпочтительно выполнение трансвагинального УЗИ. Если менструации регулярные, УЗИ выполняют в раннюю фолликулярную фазу. Если наблюдается олиго- или аменорее, то УЗИ можно выполнить в любой день цикла, или, вначале вызвать менструации препаратом дюфастон и тогда выполнить УЗИ после менструации.
Для диагностики поликистозных яичников достаточно, если данным критериям отвечает, хотя бы один яичник.
Следует обратить внимание, что у 20-30% женщин с нормальной овуляцией и без гиперандрогении при УЗИ можно обнаружить поликистозные изменения яичников. Кроме того, возраст пациентки тоже следует принимать во внимание: почти половина девушек-подростков (40-50%) имеют яичники, которые можно было бы характеризовать как поликистозные, однако никаких клинических проявлений синдрома нет. Как правило, с возрастом эти изменения проходят.
КАКОЕ ОБСЛЕДОВАНИЕ СЛЕДУЕТ ПРОВОДИТЬ ПРИ СПКЯ?
Для того чтобы поставить диагноз СПКЯ, помимо наличия жалоб, необходимо выполнить следующий перечень лабораторно-инструментального обследования.
1. Анализ крови на гормоны: общий тестостерон, ГСПС, ДГЭАС, 17 — OHP, эстрадиол, ЛГ, ФСГ, ТТГ, пролактин, кортизол.
Брать кровь для исследования нужно утром (между 8 и 10 часами утра) натощак на 3-5 день менструального цикла. Если у пациентки длительно отсутствуют менструации, то вначале нужно исключить наличие беременности. При её отсутствии, с помощью препарата дюфастон (дидрогестерон) в дозе 10 мг 1-2 раз в сутки в течение 10-14 дней, нужно вызвать менструацию.
При регулярном менструальном цикле и подозрении на СПКЯ необходимо измерение прогестерона в сыворотке крови на 20-24 дни цикла. При снижении уровня прогестерона ниже 3-4 нг/мл цикл считается ановуляторным. Но надо помнить, что анализ крови придется сдавать на протяжении трех менструальных циклов, так как о наличии хронической овуляторной дисфункции свидетельствует отсутствие овуляции в 2-х циклах из 3-х. Так же следует обратить внимание, что в норме у женщин 3-4 цикла в год могут быть ановуляторными. Поэтому сдавать 1 раз анализ крови на прогестерон не имеет смысла.
2. Диагностика нарушений углеводного обмена, инсулинорезистентности.
В практической деятельности на первом этапе обследования рекомендуется исследовать уровень глюкозы натощак, а затем проводить скрининг на нарушение толерантности к глюкозе (НТГ).
В качестве скрининга на нарушение толерантности к глюкозе (НТГ) и сахарного диабета 2 типа (СД 2) у пациенток с СПКЯ рекомендовано проведение 2-часового перорального глюкозо-толерантного теста (ПГТТ).
Для проведения этого теста взрослому пациенту требуется 75,0 г глюкозы. Глюкоза растворяется в 250 мл воды и выпивается в течение 5-15 минут. Определение уровня глюкозы в крови проводится натощак (до приема глюкозы) и спустя 2 часа после нагрузки.
Уровень глюкозы натощак и через 2 часа после приема глюкозы приведены в таблице внизу.
| Оценка результата (ммоль/л) | Капиллярная кровь | Венозная кровь |
| Норма | ||
| Анализ глюкозы в крови, норма натощак | 3,3-5,5 | 3,5-6,1 |
| После приема глюкозы (через 2 часа) или после еды | Менее 7,8 | Менее 7 ,8 |
| Предиабет | ||
| Натощак | 5,6-6,1 | 6,1-7,0 |
| После глюкозы или после еды | 7,8-11,1 | 7,8-11,1 |
| Сахарный диабет | ||
| Натощак | Более 6,1 | Боле 7,0 |
| После глюкозы или после еды | Более 11,1 | Боле 11,1 |
Если нет возможности проведения ПГТТ, для скрининга нарушений углеводного обмена у женщин с СПКЯ рекомендуется определение гликозилированного гемоглобина (т.е. связанного с глюкозой).
Нормы гликозилированного гемоглобина приведены в таблице ниже.
| Уровень гликозилированного гемоглобина | Риск сахарного диабета |
| Более 6,5% | Сахарный диабет (предварительно), требуется дополнительные анализы и наблюдение |
| 6,1-6,4 % | Очень высокий риск диабета (предиабет), требуется переходить на низкоуглеводную диету |
| 5,7-6,0 % | Сахарного диабета еще нет, но риск высок |
| Менее 5,7% | Риск диабета минимальный |
3. Диагностика ожирения.
У пациенток с СПКЯ рекомендуется измерение роста и веса с вычислением индекса массы тела (ИМТ).
ИМТ вычисляется по формуле: ИМТ (кг/м2) = масса тела (кг)/рост (м2). Избыточная масса тела при ИМТ = 25,0 — 29,9 кг/м2; ожирение при ИМТ 30 кг/м2.
Для женщин с СПКЯ характерно абдоминальное ожирение (у 30-60% пациенток) — это избыточное скопление жировой ткани в верхней половине туловища и на животе. Это состояние определить легко: достаточно измерить окружность талии (измеряется на уровне пупка). В норме окружность талии у женщин не должна превышать 88 см. Или измерить окружность талии (ОТ) и бедер (ОБ) и вычислить их соотношение. При абдоминальном типе ожирения, соотношение ОТ/ОБ будет > 0,85.
Абдоминальное ожирение очень опасно не только для здоровья, но и для жизни, так как в значительной мере увеличивает риск развития сахарного диабета, артериальной гипертензии, рака, инфаркта и инсульта.
При этом заболевании жир окружает все внутренние органы человека, в том числе сердце, поджелудочную железу, кишечник, печень, сердце и легкие.
КАК ЛЕЧИТЬ СПКЯ?
В лечении СПКЯ преследуются следующие цели:
1) нормализация массы тела и метаболических нарушений;
2) восстановление овуляторных менструальных циклов;
3) восстановление репродуктивной функции (лечение бесплодия);
4) устранение гиперпластических процессов эндометрия;
5) устранение клинических проявлений гиперандрогении — гирсутизма и угревой сыпи.
В лечении СПКЯ учитываются 2 основных критерия: планирует пациентка беременность или нет.
I) Если беременность не планируется (контрацепция).
1. Модификация образа жизни: физические упражнения, диета.
Снижение веса у пациенток с СПКЯ способствует нормализации менструальной функции и улучшение углеводного обмена.
! Поэтому, уменьшение потребления пищи, и увеличения физической активности являются обязательным условием проводимого лечения, однако ответ имеет индивидуальный характер.
Лечение ожирения медикаментозными препаратами показано пациенткам с ИМТ 27 ³кг/м2 — ³ 30 кг/м2 и при наличии хотя бы одного из следующих осложнений: артериальной гипертензии, дислипидемии (это нарушение жирового обмена, которое проявляется изменением количества и соотношения содержащихся в крови липидов), СД 2 типа.
При ИМТ более 35 кг/м2 — 40 кг/м2 и при наличии осложнений, связанных с ожирением, рекомендуется применение бариатрической хирургии (это хирургия занимающаяся лечением ожирения).
Имеются исследования, свидетельствующие о повышении эффективности гипокалорийной диеты при одновременном использовании с сибутрамином (редуксин) или орлистататом (ксеникал).
Однако, с учетом небольшого числа исследований и с позиции оценки соотношения «польза/риск», большинство специалистов не поддерживают целесообразность рутинного медикаментозного лечения ожирения и избыточного веса при СПКЯ.
2. Приём комбинированных гормональных препаратов.
Женщинам с СПКЯ, не заинтересованным в беременности, рекомендуются любые методы контрацепции с учетом критериев приемлемости.
При применении комбинированной гормональной контрацепции (КГК) у большинства пациенток с СПКЯ польза превышает риски. КГК не оказывают негативного влияния на фертильность пациентки в будущем и не вызывает увеличение массы тела у большинства пациенток.
При СПКЯ с целью контрацепции рекомендуют приём КОК с антиандрогенным эффектом (ЯРИНА+, ДЖЕС+, ДИАНЕ-35, БЕЛАРА). Если у пациентки выявлена инсулинрезистентность (снижение чувствительности тканей к инсулину), то дополнительно к приёму КОК назначают метформин ( повышает чувствительность клеток к инсулину). При этом наблюдается снижение массы тела и уменьшение инсулинорезистентности.
Если имеются противопоказания к использованию гормональных препаратов или отмечается их непереносимость, в качестве терапии у пациенток с СПКЯ и нерегулярными менструациями может быть рекомендован метформин. Метформин не показан для лечения гирсутизма, акне и ожирения. Однако, если у пациентки с СПКЯ, выявлено нарушение толерантности к глюкозе или сахарный диабет 2-го типа, а также при неэффективности коррекции образа жизни и диеты, приём метформина, напротив, необходим.
3. Устранение проявлений гормонально-зависимого изменения кожи (гирсутизм, акне, себорея).
Для лечения гирсутизма также рекомендуется использовать КОК с антиандрогенным эффектом.
При их неэффективности, а также в случае умеренного или выраженного гирсутизма, рекомендуется совместный приём КОК и антиандрогенов.
Оценка эффективности лечения проводится не ранее, чем через 6 месяцев. Назначение антиандрогенов при гирсутизме наиболее эффективно, однако лечение только антиандрогенами используется при наличии противопоказаний к применению КОК или при непереносимости их. Следует помнить, что назначение только одних антиандрогенов требует надежной контрацепции.
Из антиандрогеннов препаратов обычно рекомендуется приём спиронолактона (50-100) мг в день, ципротерона ацетата (10-100 мг в день) в циклическом или непрерывном режиме. В качестве дополнения к лекарственной терапии при гирсутизме рекомендуется применение косметических методов удаления волос. Оптимальным методом удаления волос при гирсутизме признана фотоэпиляция.
При акне, наряду с комбинированными гормональными контрацептивами, эффективны системные антибиотики группы тетрациклинов, макролидов и изотретиноин (ретиноевая мазь). Изотретиноин нельзя применять совместно с антибиотиками группы тетрациклинов. Системная антибактериальная терапия и изотретиноин назначаются дерматологом. Изотретиноин обладает выраженным тератогенным действием, поэтому при его применении необходима также надежная контрацепция.
Метформин не рекомендован только для лечения гирсутизма, так как нет доказательств его эффективности при данной патологии.
II) Если беременность планируется (бесплодие).
Если женщина с СПКЯ планирует беременность, то в первую очередь необходимо исключить наличие других причин бесплодия в паре (трубно-перитонеальный, мужской факторы) и восстановить овуляторные циклы.
Для восстановления овуляторных циклов проводят стимуляцию овуляции.
1. Предшествовать стимуляции овуляции должна модификация образа жизни: физические упражнения, диета.
2. Стимуляция овуляции кломифеном.
Для стимуляции овуляции при СПКЯ, лечение начинают с применением кломифена цитрата, в дозировке 50-100 мг в день, в течение 5 дней, начиная со 2-5 дня самостоятельного или вызванного дюфастоном менструального цикла. Лечение кломифен цитратом проводится в течение не более 6 овуляторных циклов.
Использование дополнительно метформина у пациенток с СПКЯ и бесплодием рекомендуется только при нарушениях углеводного обмена.
При отсутствии эффекта от стимуляции овуляции кломифеном на протяжении 6 месяцев, возможно использование гонадотропинов или проведение лапароскопии.
3. Стимуляция овуляции гонадотропинами.
Для стимуляции овуляции гонадотропинами при СПКЯ предпочтителен режим использования препарата ФСГ (пурегон, гонал Ф) с постепенным увеличением дозировки гонадотропина (так называемый Step-up режим). Стартовая доза препарата ФСГ составляет 37,5-50 ME в день, при отсутствии роста фолликулов через неделю стимуляции доза ФСГ увеличивается на 50%. При адекватном росте фолликулов дозировка ФСГ остается прежней.
Продолжительность использования гонадотропинов также не должна превышать 6 циклов. При проведении стимуляции гонадотропинами рекомендуется отслеживать рост и созревание фолликулов по УЗИ.
4. Лапароскопия.
Основные показания к лапароскопии у женщин с СПКЯ и бесплодием:
1) резистентность к кломифен цитрату;
2) высокий уровень ЛГ;
3) эндометриоз, трубно-перитонеальный фактор бесплодия;
4) отсутствие эффекта от стимуляции гонадотропинами или, невозможность мониторинга при их использовании.
Лапароскопия — это современный метод хирургии, в котором операции на внутренних органах проводят через 2-4 небольших (обычно по 0,5—1,5 см) разреза, в то время как при традиционной хирургии требуются большие разрезы.
Для выполнения операции требуется пройти следующее обследование:
— Анализ крови общий.
— Биохимический анализ крови: исследование уровня общего белка крови, креатинина, уровня аланин-трансаминазы (АЛТ), аспартат-трансаминазы (АСТ), мочевины, общего билирубина, прямого билирубина, глюкозы крови, холестерина, натрия, калия крови.
— Коагулограмма.
— Определение группы крови и резус-фактора.
— Определение антител к бледной трепонеме в крови (кровь на RW).
— Анализ крови на ВИЧ.
— Анализ крови на HBsAg, HCV.
— Общий анализ мочи.
— Микроскопическое исследование отделяемого женских половых органов на аэробные и факультативно-анаэробные микроорганизмы (по другому может называться мазок на флору или микробиоценоз).
— Мазок на онкоцитологию (РАР-тест).
— Электрокардиография (ЭКГ).
— Консультации: врача-терапевта — обязательно, а смежных врачей-специалистов — по показаниям.
— Ультразвуковое исследование органов малого таза (срок выполнения рекомендует оперирующий врач).
— Рентгенологическое исследование органов грудной клетки (флюорография) 1 раз в год.
Результаты всех анализов должны быть получены не позднее чем за 10 дней до операции.
Подготовка к операции:
- Последний прием пищи должен быть вечером накануне операции. В день операции нельзя ни есть, ни пить; пить накануне операции можно вечером, кроме газированных напитков.
- Живот и лобок должен быть тщательно выбрит.
- Опорожнение кишечника от газов и каловых масс. Это необходимо для того, чтобы раздутые петли не мешали выполнению операции, создавая риск их повреждения. Для опорожнения кишечника используют фортранс (или его аналоги), который разводят по схеме 1 пакетик на 1 литрводы и для подготовки к операции накануне вечером после (17-18 часов) выпивают обычно 2 литра (2 пакетика на 2 литра) в течение двух часов.
Какие виды операций выполняют при СПКЯ:
1) Лапароскопия, клиновидная резекция яичников — это резекция яичников с удалением их ткани в виде треугольника.
2) Лапароскопия, дриллинг яичников (от английского слова drilling — сверление, бурение). При выполнении дриллинга выполняются насечки на поверхности яичников с формированием отверстий в утолщенной капсуле.
Цель операции одна — восстановление овуляции и соответственно менструального цикла, и в дальнейшем, наступление беременности.
Наибольшая вероятность зачать ребенка впервые 6-12 месяцев после операции. У каждого метода есть свои достоинства и недостатки.
Для достижения эффекта при СПКЯ достаточно 4-х насечек или пункций яичника, с большим их числом ассоциировано возрастание риска преждевременной овариальной недостаточности. По причине возрастания риска овариальной недостаточности, многие не используют клиновидную резекцию яичников в своей практике, хотя эффективность данной операции может быть выше. Еще один недостаток хирургического лечения — риск формирования послеоперационных спаек доходит до 85%.
На наш взгляд выбирать методику операции на яичнике — клиновидная резекция или дриллинг, у каждой пациентки следует индивидуально, в зависимости от клинической ситуации. Выбор методики хирургической стимуляции овуляции так же зависит от размера яичников. При незначительном увеличении объёма поликистозных яичников следует выполнить дриллинг яичников, при значительном увеличении — клиновидную резекцию.
Если через 3 месяца после лапароскопии овуляция отсутствует, то следует повторно провести её стимуляцию кломифен цитратом, т.к. после операции повышается чувствительность яичников к кломифену.
Показания к применению вспомогательных репродуктивных технологий (экстракорпоральное оплодотворение (ЭКО), инъекция сперматозоида в цитоплазму ооцита (ИКСИ)) у женщин с СПКЯ и бесплодием: неэффективность медикаментозной стимуляции овуляции и лапароскопии; сопутствующая патология (трубно-перитонеальный фактор бесплодия, эндометриоз, мужской фактор), необходимость преимплантационной диагностики.
Время нахождения в стационаре (варианты):
Пациентка поступает в стационар утром в день операции или накануне. Выписка, при благоприятном течении послеоперационного периода, на следующий или через день после операции.
Наркоз:
Лапароскопические операции выполняются под эндотрахеальным комбинированным наркозом. Комбинированный эндотрахеальный наркоз — это вариант общей анестезии, при котором во время операции часть лекарственных препаратов вводится в трахею через специальную трубку, а часть лекарственных препаратов вводится внутривенно. Дыхание пациента во время эндотрахеального наркоза осуществляется также через интубационную трубку с помощью специального аппарата искусственной вентиляции лёгких.
Как проводится эндотрахеальный наркоз?
Подготовка к операции состоит из нескольких этапов. Подготовительный этап — премедикация. До операции пациенту назначают успокаивающие препараты, а так же вводят атропин. Благодаря премедикации состояние пациента перед операцией делается спокойным и уравновешенным.
Непосредственно перед операцией (на операционном столе) осуществляется вводный наркоз — внутривенное введение седативных препаратов, обеспечивающих плавное засыпание. На следующем этапе обеспечивается достижение мышечной релаксации. Когда пациент засыпает, ему вводят необходимую дозу миорелаксантов — препаратов, приводящих к расслаблению мышц. Благодаря действию миорелаксантов снижается тонус мышц гортани и создаются оптимальные условия для введения интубационной трубки.
Когда пациент уснул и мышцы его расслаблены, переходят к четвертому этапу — в трахею вводят интубационную трубку и подсоединяют её к аппарату искусственной вентиляции легких.
В дальнейшем по ходу операции через интубационную трубку осуществляется введение газообразных лекарственных препаратов, поддерживающих наркоз. По окончанию операции прекращается подача лекарств, пациент постепенно просыпается, восстанавливается самостоятельное дыхание, сознание. Интубационная трубка извлекается из трахеи.
Введение антибиотиков (варианты):
Однократно в операционной в/в 1,0 цефтриаксона, при необходимости введение антибиотика может быть продолжено несколько дней.
Время операции: 30-60 минут.
Как протекает послеоперационный период?
Через 6 часов после операции пациентка может подниматься с постели и ходить, а так же принимать жидкую пищу. В первые сутки можно употреблять до 300 мл жидкости. На следующий день после операции можно принимать обычную пищу, за исключением соленого, острого и копченного. Для обезболивания используют различные ненаркотические анальгетики внутримышечно (чаще всего диклофенак 3мл. в/м 1 раз в сутки). Обычно после лапароскопических операций обезболивание наркотическими препаратами не требуется, так как разрезы на коже небольшие (0,5 — 1.5 см.). Шовный материал применяется рассасывающийся, поэтому швы снимать после операции не надо.
ПРОФИЛАКТИКА.
СПКЯ заболевание большей частью наследственное или развивается под воздействием факторов внешней среды, определение которых носит «расплывчатый» характер — инфекция, стрессы и т.д.
Поэтому, действенной профилактической мерой будет своевременное выявление и лечение СПКЯ, особенно учитывая частое его сочетание с метаболическим синдромом (МС), а так же риск развития в молодом возрасте гиперпластических процессов эндометрия и рака эндометрия.
Для диагностики метаболического синдрома у женщин необходимо наличие 3 из 5 критериев:
1) увеличение окружности талии (ОТ): ( > 88 см),
2) ТГ (триглицериды): ³ 1,7 ммоль/л (³ 150 мг/дл) или прием препаратов для лечения данного нарушения,
3) ЛПВП (липопротеидов высокой плотности): <1,3ммоль/л(<50мг/дл),
4) АД САД (систолическое артериальное давление): ³ 130 мм рт. ст. или ДАД (диастолическое артериальное давление) ³ 85 мм рт. ст. или лечение ранее диагностированной АГ,
5) глюкоза плазмы натощак ³ 5,6 ммоль/л (³100 мг/дл).
Измерение АД, ОТ и регистрацию ИМТ необходимо проводить при каждом визите. У всех женщин с СПКЯ рекомендуется исследовать липидный профиль и при нормальных показателях повторять исследование каждые 2 года или чаще, в случае прибавки веса. А при наличии отклонений, своевременно направлять таких пациентов к диетологу, эндокринологу или кардиологу.
Несмотря на высокий эффект при стимуляции овуляции и наступлении беременности, многие отмечают рецидив клинической симптоматики СПКЯ через 5 лет. Поэтому после родов, а так же у пациенток, не планирующих беременность, необходима профилактика развития гиперпластических процессов эндометрия и рака эндометрия назначением комбинированных гормональных препаратов (Ярина, Диане35 и др.). При плохой переносимости КОК можно рекомендовать периодический прием гестагенов (дюфастон, утрожестан) во второй фазе менструального цикла или введение гормонпродуцирующей ВМС «Мирена».