Оперативные вмешательства на внутренних половых органах можно выполнять как лапаротомическим, так и лапароскопическим доступом.
Какой доступ выбрать определяет оперирующий врач, или консилиум врачей, учитывая все показания и противопоказания, клиническую ситуацию, возможности и оснащённость операционной и т.д.
Лапаротомия — это вид оперативного вмешательства, при котором доступ к внутренним органам осуществляется путём вскрытия брюшной полости посредством разреза (полостная операция). Разрез при определенном виде вмешательства может быть как поперечным, так и продольным.
Раньше лапаротомия была ведущим доступом в хирургии. Однако с развитием эндоскопических возможностей в хирургии, в настоящее время лапаротомия применяется в гинекологии не так часто, уступая место эндоскопическим методам лечения — лапароскопии, гистероскопии, гистерорезектоскопии.
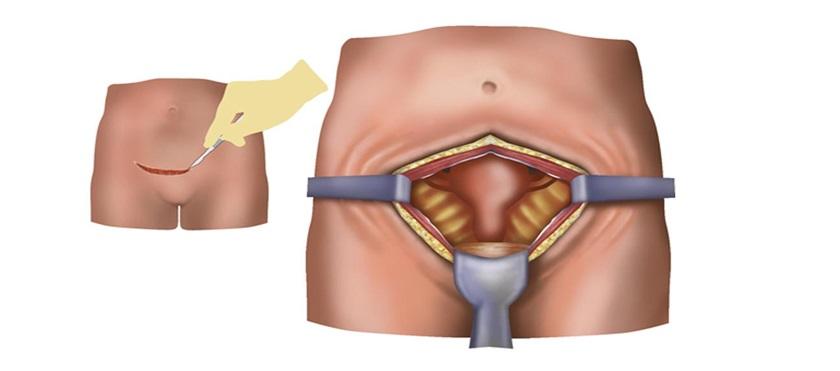
Данный метод хирургического доступа может быть использован при следующих заболеваниях:
- кисты яичников (кистомы);
- миома матки;
- злокачественные заболевания органов малого таза;
- аденомиоз;
- при внематочной беременности, апоплексии яичника (если невозможно выполнить лапароскопию).
В гинекологии наиболее часто применяют следующие виды лапаротомии:
- Нижнесрединная лапаротомия — разрез при ней производят по линии между пупком и лобковой костью.
- Лапаротомия по Пфанненштилю — разрез производится в поперечном направлении по надлобковой кожной складке, отступя от лонного сочленения на 3 — 4 см, наиболее часто применяется в гинекологии.
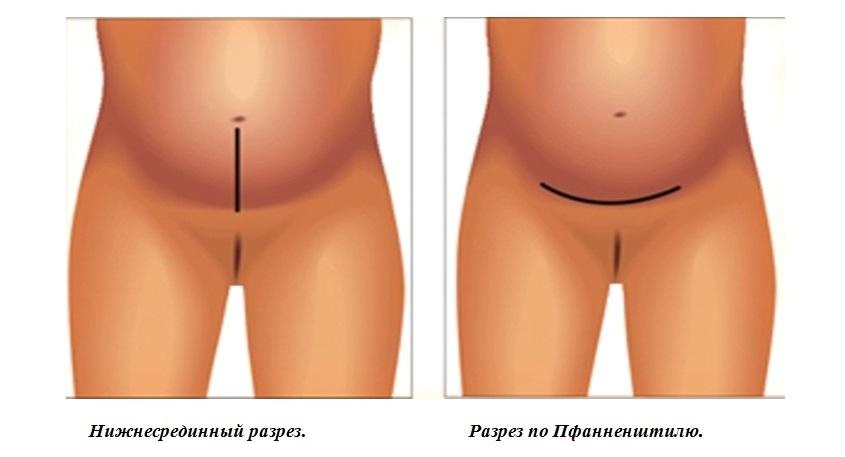 Выбор разреза зависит от предполагаемого объёма операции, от телосложения пациентки и наличия в анамнезе оперативных вмешательств.
Выбор разреза зависит от предполагаемого объёма операции, от телосложения пациентки и наличия в анамнезе оперативных вмешательств.
Как выполняют операцию?
В первую очередь, проводится эндотрахеальный наркоз.
Как проводится эндотрахеальный наркоз?
Подготовительный этап — премедикация, проводится в преднаркозной палате.До операции пациенту назначают успокаивающие препараты, а так же вводят атропин. Благодаря премедикации состояние пациента перед операцией делается спокойным и уравновешенным.
Непосредственно перед операцией (на операционном столе) осуществляется вводный наркоз— внутривенное введение седативных препаратов, обеспечивающих плавное засыпание. На следующем этапеобеспечивается достижение мышечной релаксации.Когда пациент засыпает, ему вводят необходимую дозу миорелаксантов — препаратов, приводящих к расслаблению мышц. Благодаря действию миорелаксантов снижается тонус мышц гортани и создаются оптимальные условия для введения интубационной трубки.
Когда пациент уснул и мышцы его расслаблены, переходят к четвертому этапу — в трахею вводят интубационную трубку и подсоединяют её к аппарату искусственной вентиляции легких.
В дальнейшем по ходу операции через интубационную трубку осуществляется введение газообразных лекарственных препаратов, поддерживающих наркоз. По окончанию операции прекращается подача лекарств, пациент постепенно просыпается, восстанавливается самостоятельное дыхание, сознание. Интубационная трубка извлекается из трахеи.
Ход операции лапаротомии
После того, как пациентка была введена в наркоз, проводится непосредственно сама операция
- Сначала проводится разрез кожи и подкожно-жировой клетчатки (нижнесрединным разрезом или по Пфанненштилю).
- Рассекается апоневроз, разводятся края края мышц.
- Рассекается брюшина.
- После того, как были рассечены все слои, расширителями разводятся края раны, и хирург проводит тщательный осмотр всех органов, даже если подозрение было на конкретную патологию, оценивается каждый орган, к которому имеется доступ.
- После обнаружения проблемы, проводится сама операция.
- После окончания проводится послойное ушивание рассеченной области в обратном порядке.
Если в ходе операции было произведено удаление патологически изменённого органа или патологического образования, полученные материалы отправляются на гистологическое исследование.
В современной хирургии используется шовный материал, который с течением времени рассасывается.
ОСНОВНЫЕ ГИНЕКОЛОГИЧЕСКИЕ ОПЕРАЦИИ
Операции на маточных трубах
Туботомия — рассечение маточной трубы.
Выполняется при ампулярной трубной беременности в случае возможности сохранения маточной трубы (прогрессирующая или прерывающаяся по типу трубного аборта внематочная беременность).
Тубэктомия — проводится удаление маточной трубы, при невозможности сохранить её.
Операции на яичниках
Резекция яичника — удаление части яичника с патологическим образованием (при наличии кисты, при разрыве яичника, при эндометриозе).
Аднексэктомия (удаление придатков матки) — проводят при перекруте ножки опухоли, при опухолях, при кистах больших размеров и т.д.
Операции на матке
Показаниями к операциям на матке являются миома, аденомиоз, злокачественные новообразования, гнойно-воспалительные заболевания, рецидивирующая гиперплазия эндометрия.
Миомэктомия. При этом виде операции удаляется узел или узлы миомы с сохранением самой матки.
Надвлагалищная ампутация матки (субтотальная гистерэктомия) с придатками или без. При этом виде операции тело матки отсекает от шейки.
Экстирпация матки (тотальная гистерэктомия) с придатками или без. При данном виде операции удаляется матка вместе с шейкой.
ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ ГИНЕКОЛОГИЧЕСКИХ ОПЕРАЦИЙ
Характер осложнений, возникающих в ходе хирургического лечения, определяется:
— видом операции;
— величиной и локализацией опухоли;
— особенностью кровоснабжения анатомических областей, в пределах которых производится вмешательство.
Наиболее частыми осложнениями полостных гинекологических операций являются интраоперационные или послеоперационные кровотечения, ранения органов брюшной полости и малого таза (травмы мочеточников, повреждения мочевого пузыря и кишечника). Возможно образование гематом (скопление крови) в параметриях (клетчатке малого таза), генитальных свищей и т.д.
Обследование перед операцией?
Перед операцией проводятся лабораторные и инструментальные обследования, результаты которых действительны не позднее 10 дней до операции.
Лабораторные анализы:
1) Клинический анализ крови с морфологической оценкой патологических результатов;
2) Скорость оседания эритроцитов (СОЭ);
3) Биохимический анализ крови (общий белок, креатинин, АЛТ, АСТ, мочевина, общий билирубин, прямой билирубин, глюкоза крови, холестерин, Na, К;
4) Коагулограмма (протромбин, фибриноген, тромбиновое время);
5) Группа крови и резус-фактор;
6) Анализ крови на сифилис (RW);
7) Анализ крови на ВИЧ;
8) Анализ крови на HBsAg, HCV;
9) Общий анализ мочи;
10) Мазок на флору;
11) Цитологический мазок.
Инструментальное обследование:
1) УЗИ органов малого таза;
2) Флюорография грудной клетки (срок годности 1 год);
3) Электрокардиография (ЭКГ).
Консультация терапевта обязательно, других специалистов — по показаниям.
Подготовка к операции:
- Последний прием пищи должен быть вечером накануне операции. В день операции нельзя ни есть, ни пить; пить накануне операции можно вечером, кроме газированных напитков.
- Живот и лобок должен быть тщательно выбрит.
- Опорожнение кишечника от газов и каловых масс. Это необходимо для того, чтобы раздутые петли не мешали выполнению операции, создавая риск их повреждения. Для опорожнения кишечника используют Фортранс (или его аналоги), который разводят по схеме 1 пакетик на 1 литрводы и для подготовки к операции накануне вечером после (17-18 часов) выпивают обычно 2 литра (2 пакетика на 2 литра) в течение двух часов.
- При лапаротомических операциях для профилактики тромбоэмболии применяется компрессионный трикотаж (специальные гольфы, чулки), которые пациентка одевает до операции и продолжает в них находиться в послеоперационном периоде.
На какой день цикла делают лапаротомию?
В период менструации кровоточивость тканей повышена, поэтому операция выполняется после окончания менструации, желательно в первой половине цикла.
Введение антибиотиков (варианты):
Однократно в операционной в/в 1,0 цефтриаксона, при необходимости введение антибиотика может быть продолжено несколько дней.
Как протекает послеоперационный период?
В первый день после операции голод и постельный режим. Через 12-24 часов (в зависимости от типа разреза) после операции пациентка может подниматься с постели и ходить, предварительно надев послеоперационный бандаж для поддержания передней брюшной стенки.
На следующий день после операции пациентка может пить и принимать жидкую пищу. Для обезболивания используют различные наркотические или ненаркотические анальгетики внутримышечно (чаще всего диклофенак 3мл. в/м 1 раз в сутки). Шовный материал применяется рассасывающийся, поэтому швы снимать после операции не надо.
Если послеоперационный период протекает без осложнений, пациентка находится в стационаре в течении 5- 7 дней.
